Рејноов феномен
| Рејноов феномен | |
|---|---|
 | |
| Класификација и спољашњи ресурси | |
| Специјалност | Имунологија |
| Patient UK | Рејноов феномен |
Рејноов феномен је стање у којем ниска температура или јаке емоције изазивају поновљене и пролазне нападе грчева (спазама) малих мишићних артерија, прекапиларних артериола и артерио-венских шантова, који блокирају проток крви у прстима, ногама, ушним шкољкама, носу и другим акралним деловима тела.[1] Рејноов феномен може бити повезана са обољењима артерија код атеросклерозе, Биргерове болести, реуматоидног артритиса, системске склерозе и системског еритемског лупуса и неких других системских и аутоимунских болести. Специфични симптоми који карактеришу овај феномен су промена боје коже прстију, појава болова у прстима и ногама након излагања хладноћи или притиску и појава пецкање или бола у прстима након загревања. Рејноов феномен се тешко лечи. Процес лечења мора да буде свеобухватан, дуготрајан и тражи велику упорност болесника и лекара. Прогноза тока болести је повољна.[2]
Епоними[3][уреди | уреди извор]
Рејноова болест
Поремећај функције периферних крвни судова непознате етиологије који карактерише изражена вазоконстрикција крвних судова удова (екстремитета) након излагања организма хладноћи или емоционалном стресу. Остали узроци укључују; пушења код пацијената осетљивих на дуван, и механички притисак (који изазва пролазне промене у циркулацији) крвних судова врата код хиперабдукционог синдрома. Симптоме Рејноове болести карактерише појва повремених билатералних (обостраних) или симетричних напада бледила и/или цијанозе коже (обично на прстима), након излагања организма хладноћи или емоционалном стресу, са очуваним-нормаланим радијалним и улнарним пулсом. Код Рејноове болести нема доказа о присутности оклузивне болести крвних судова у болесника. Код појединих болесника може доћи до појаве гангрене, али је она ограничена само на кожу врхова прстију. Процес настанка промена је обрнут код загревања, али се карактераише јаким болом и отоком. Болест се најчешће јавља код жена старости од 18 и 30 година.[4]
Рејноова гангрена
Симетрична (обострана) гангрена на удовима.
Рејноов знак
Стање које се карактерише појавом симетричне цијанозе удова са неравномерно „ишараном“, плавом или црвеном бојом, коже зглобова прстију и глежњева, праћено обилним знојењем и хладним прстима руку и ногу. Настаје након спазма крвних судова, најчешће удова и настаје као последица излага организма хладноћи, емоционалном стресу, или другим чиниоцима.
Рејноов феномен
Представља последицу поновљених и пролазних напада грчева (спазама) малих мишићних артерија прекапиларних артерија, артериола и артерио-венских шантова оба уда (екстремитета)и других акралних делова тела, са секвенцијалним („трофазним“) променама у боји коже обично после излагања хладноћи и стресу. Прсти прво постају бледи, а затим плави (цијанотични)и болни, да би на крају напада добили светло црвену боју. Рејноовим феноменом се означавају и секундарни симптоми са карактеристикама Рејноове болести који настају као компликација других болести са оклузивним променама (вазоспазмом) артерија висцералних органа код; системске склерозе, реуматоидног артритиса, примарне плућне хипертензије, миксоедем или код повреде.[5]
У својој докторској дисертацији, Рејно је описао промене на кожи неколико болесника у облику цијанозе и бледила прстију, након излагања хладноћи. Један од његових пацијената је имао прилично драматичну реакцију и умро је две године касније, а да Рејно, није могао да објасни овај феномен.[6]
Маја 2011, на предлог лекара васкуларне медицине, Краљевског друштва за медицину Велике Британије постигнут је консензус у коме је препоручено напуштање примене термина Рејноов синдрома и Рејноова болест због недостатка одговарајућих доказа о њиховој употреби и предлажена искључивљ примена термина, Рејноов феномен[7][8].
Историја[уреди | уреди извор]

Рејноов феномен је назив добио по француском лекару др Морису Рејноу (1834—1881) (франц. dr Maurice Raynaud),[9] који је први крајем 1850. уочио промене на прстима руку код једне младе францускиње старе 27 година. Њене руке су на моменте, одједном постајале бледе и хладне, да би се током наредних неколико недеља неки њени прсти смежурали и попримили црну боју, а болесница је осећала јаке болове.
Гледајући промене на рукама ове девојке, код које су се спонтано развијала и које су личиле на гангрену прстију, али без јасног повода, јер је девојка изгледала здрава и са потуно очуваним покретима у зглобовима прстију руку. Рајно је дошао до закључка да се његова пацијентица не уклапа ни у једну клиничку слику класичне гангрене која је могла бити узрокована неким од тада лекрима познатим механизмима као што је; блокада главних артерија у уду, дијабетес, тифус, или тровање ерготом (гљивом која расте на буђавој ражи). Пажљивим проучавањем историје болести Рејно је уочио да се боја девојкиних прстију мењала сваки пут када је она била изложена хладноћи или наком стресном догађају.
У разговору са колегама Рејно је сазнао да су и они у пракси сретали сличне случајеве. Након систематског рада Рејно је прикупио историје болести 25 пацијената чији су прсти руку и стопала, или понекад лице и ушију мењали боју под утицајем хладноће.
Отприлике у исто време, још један велики француски лекар Клод Бернар, је открио да су артерије, крвни судове који преносе свежу (оксигенирану) крв, јарко црвене боје, широм тела, и да под дејством вегетативног нервног система, артерије могу сузити свој лумен (вазоспазам) што доводи до смањења протока крви у ткивима. Ова сазнања су омогућила Рејноу да нађе одговор зашто се промене сличне гангренозним, јављају повремено и у блажој форми у погођеним подручјима тела болесника (најчешће прстима). Који повремено побеле или поплаве и на крају поцрвене, када се крв поново врати у њих. Рејно је тада размишљао да ове промене највероватније настају због неке врсте повремених застоја у снабдевању крвљу а да је спонтана појава гангренозних промена на врховима прстију на неки начин повезана са застојем у циркулацији и коначно закључио да је...„локална асфиксија у екстремитетима (удовима) резултат повећане раздражљивости у централним деловима нервног система који „председавља“ васкуларну инервацију“...[10]
Ова своја запажања Рејно је објавио 25. фебруара 1862. у облику докторске тезе под називом; (франц. "De l'asphyxie locale et de la gangrène symétrique des extrémités")[11] или преведено "Локална асфиксија и симетрична гангрена удова“. Касније ће овај феномен који је Рејно први описао носити његово славно име „Рејноова болест“. (данас познатија под епонимом Рејноов феномен).
Око 70 година касније, Луис (Lewis T) је навео да узрок овог феномена није централног порекла због промена у (ЦНС), већ периферног порекла због...„спазма дигиталних артерија као последица ненормале реакције на хладноћу која је директно изазвана измењеним стањем зида крвног суда на локалном нивоу а не резултат рефлексне вазомоторне реакције нерава.“..[12] Упркос многих доказа који указују да су периферни механизми првенствено одговорни, за манифестацију промена код већине пацијената, највероватније да и централни механизми доприносе појави симптома, нарочито код секундарног облика Рејноовог феномена када се промене јављају на унутрашњим органима.
Без обзира на то што Рејноов феномен, може бити примарни (идиопатски) или секундарни на његову појаву утиче већи број различитих чинилаца, који не укључују само реуматична обољења, већ и низ других узрока, укључујући и спољашњу васкуларну опструкцију, као и плућни опструктивни синдром, парапротеинемију и дејство одређених лекова или хемикалије (нпр. β-блокатори, поливинил хлорид итд).[13][14] Тачна патогенеза и патофизиологија Рејноовог феномена ће још дуго варирати између ових механизама, и оних чије је основе поставио др Морис Рејно.
Епидемиологија[уреди | уреди извор]
Иако се Рејноов феномен може јавити код пацијената свих узраста, примарни облик поремећаја обично почиње код особа између 15 и 25 године живота. Секундарни Рејноов феномен почиње у складу са основним поремећајем.
Рејноов феномен се знатно чешће јавља код пацијената који живе у хладнијим климатским подручјима (условима). Да је ова претпоставка тачна говори и појава „напада“ Рејноовог феномена код пацијената у периоду хладнијег времена.[15]
Иако процене учесталости варирају од 5 до 10%,[5] ипак већина спроведених медицинских истраживања је показала да се Рејноов феномен јавља у 3% опште популације.[15] Код већине пацијената, симптоми су благи и нису повезани са било којим оштећењима крвних судова или других ткива.
У седмогодишњој студији спроведеној у САД преваленца Рејноов феномен у особа беле расе је била 11%, код жена и 8% код мушкараца а годишња стопа инциденце 2,2% у жена и 1,5% код мушкараца.[16]
Преваленца примарног Рејноовог феномена јако се разликује међу различитим популацијама у свету, и креће се од 4,9% - 20,1% код жена и 3,8% - 13,5% код мушкараца.[15]
У САД и светским оквирима, преваленца секундарног Рејноовог феномена зависи од примарних поремећаја.
Пол[уреди | уреди извор]
Жене у око 75% случајева испољавају знаке Рејноовог феномена а мушкараци у 25% случајева.[5] Преваленца примарног Рејноовог феномен варира у различитим популацијама, и креће се распону од 4,9% -20,1% код жена и 3,8% -13,5% код мушкараца.
Морталитет и морбидитет[уреди | уреди извор]
Примарни Рејноов феномен обично не проузрокује смрт или озбиљан морбидитет. Међутим, у веома ретким случајевима, израженија исхемија на појединим деловима тела може да доведе до некрозе. Секундарни Рејноов феномен је важан као могући маркер (знак) за друге болести које могу довести до морбидитета и морталитета. Примери за то су склеродерма (прогресивне системске склерозе), системски лупус еритематосус, и хипервискозни синдром.
Етиологија[уреди | уреди извор]
Према начину настанка и манифестацијама његових симптома и знакова Рејноов феномен се дели у два облика;
Примарни (идиопатски) облик[уреди | уреди извор]
Већина пацијената са Рејноовим феноменом пати од примарног облика поремећаја, које карактеришу симптоми изазвани абнормалним реверзибилним физиолошким одговором, који није повезан са било којим основним обољењем. Код тих особа поремећај се јавља као последица преостељивости или израженијег одговора њиховог организма на дејство ниске температуре и/или стреса, у односу на нормалнан одговор организма присутан код већине људи.[17]
Рејноов феноменом се најчешће јавља код младих жена (у другој и трећој деценији живота) али и у зрелим годинама, вероватно због другојачијег хормоналног статуса у односу на мушки пол. Док неке студије ову разлику објашњавају разликом у величини руку, (мање женске руке се брже расхладе након излагања ниској температури).[18]
Постоје и претпоставке да је примарни облик Рејноовог феномена делимично узрокован наследним факторима, мада специфични гени за сада још увек нису идентификовани.[19]
Пушење, кофеин и неки лекови погоршавају болест а „напади“ су учесталији и интензивији.
Такође код пацијената са Рејоовим феноменом, постоји и већа склоност ка настанку мигрене и ангинозних тегобах, у односу на просечну популацију.
Карактеристике примарног (идиопатског) облика Рејноовог феномена
| Узрок и механизми | Карактеристике |
|---|---|
| |
| Могући патофизиолошки механизми |
|
Секундарни облик[уреди | уреди извор]
Појава секундарног Рејноовог феномена је често узрокована или непосредно повезана са неком (основном) болешћу. Секундарни облик Рејноов феномен најчешће почниње и развија се код пацијената у каснијој животној доби у односу на примарни облик, (обично после 35 до 40 година старости). Уобичајена је појава да се секундарни облик Рејноов феномен најчешће јавља у пацијената са болестима везивног ткива. Зато се у више од 90% болесника са системском склерозом, и у око 30% болесника са системским еритемским лупусом и Сјогреновим синдромом јавља секундарни облик Рејноовог феномена. Секундарни облик Рејноовог феномена такође може бити повезана и са изложеношћу организма дејству вибрација (нпр. у минера, пилота хеликоптера, радника на пнеуматским бушилицама и другим вибрирајућим алатима и машинама), које изазивају микротрауме на рукама и зглобовима.[21] Рејноов феномен може бити изазван и употребом одређених врста лекова, као што су хемиотерапеутици (цитостатици), и неким хемикалијама, као што је нпр. винил хлорид.
Болести и стања у којим је присутан секундарни облик Рејноовог феномена
| Узрок-поремећај | Болест-стање |
|---|---|
| Болести везивног ткива |
|
| Метаболички поремећаји |
|
| Лекови |
|
| Опструктивне болести |
|
| Професија |
|
| Остало |
|
Патофизиологија[уреди | уреди извор]
Патофизиолошки механизми настанка примарног и секундарног Рејноовог феномен су и даље недовољно разјашњени и поред вишегодишњих истраживања. Примарни Рејноов феномен је повезан са функционалним променама у миру. Насупрот томе, секундарни Рејноов феномен је пратећа појава многих структурних микроваскуларних поремећаја. Као могући механизми у овом феномену најчешће се наводе ови услови:
- поремећај нервне контроле функције крвних судова; изазван органским (нпр. системским, реуматичним и другим аутоимунским) болестима или психосоматским (нпр. код стреса) поремемећајима,
- повећана вазоспастична реакција крвних судова; након излагања организма или појединих његових делова ниским (код неких и на повишеним) температурама.
Пребојеност (плаветнило или бледило) коже прстију, настаје због;
- Грчења (вазоспазма) мишића у зидовима мали крвних судова што изазва не само њихово сужење већ и значајно смањен проток крви која због успореног кретања и већег одавања кисеоника из крви локалном (сада већ хипоксичном) ткиву, са интермитентном тенденцијом да се крвни судови изненада прошире.
- Микроскопских задебљања малих артерија и капилара у ткивима прстију, што такође доводи до патолошког сужавање лумена крвних судова и редукције протока крви.
Херик (Herrick AL) (2005) разврстава могуће патогенетске механизме код Рејноовог феномена у три групе поремећаја: васкуларне, нервне и интраваскуларне. Иако је ова подела патогенетских механизма само теоретска (јер се оне ретко јављају у изолованом облику већ се међусобно прожимају), оне треба како каже Херик да омогући читаоцу лакше разумевање ове проблематике.[24]
Васкуларни поремећаји (оштећење вазодилатације)[уреди | уреди извор]
Као патогенетски механизаам у овом поремећају наводи се недостатак вазодилаторних посредника (ендотелина-1, ангиотензина, вазопресина) али и и азот оксида.[25]
Дисфункција ендотела[уреди | уреди извор]
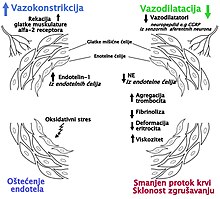
Ендотелин-1. У ендотелу крвних судова болесника са секундарним Рејноовим феноменом, истраживањем је утврђен високи ниво вазоконстрикторног протеина ендотелина-1.[26] Ендотелина-1 изазива вазоактивни надражај, заједно са ангиотензином, вазопресином и доводи до трансформације бета фактора раста (TGF-β).[27] Рајагопалан (2003) је у својој студији изнео податак о повећаном нивом ендотелина-1 у крви болесника са секундарним Рејноовим феноменом.[25]
Ангиотензин, је други вазоактивни пептид који има учинак на појаву Рејноовог феномена због његовог вазоконстрикторног и профибротичког учинка.[28] Кавагучи Ј. (Kawaguchi Y) је 2004. у својој студији објавио да је ниво ангиотензина II у болесника са дифузном кожном системском склерозом (али не и у болесника са ограниченом кожном системском склерозом), значајно увећан.[29] На основу резултата ових истраживања, започета је примена ACE (енгл. Angiotensin Converting Enzym) инхибитора у лечењу Рејноовог феномена, који су донекле смањила учесталост, тежину и озбиљност „напада“ Рејноовог феномена у дифузној системској склерози, али масовнија примена ACE за сада захтева даљи наставак истраживања.[30]
Структурни поремећаји[уреди | уреди извор]

Код болесника са системском склерозом, Рејноов феномен треба разликовати од Рејноове болести (види део епоними).[31] У системској склерози фиброзне промене на крвним судовима су примарни узрок поремећаја, који доводи до сужења њиховог лумена и смањењеног протока крви.
Иако је суптилни микроваскуларни поремећај присутан у примарном Рејноовом феномену[32], опште је прихваћено да је у примарном Рејноовом феномену васкуларна дисфункција превасходно функционаланог порекла. Насупрот томе, структурни поремећаји васкуларне микроциркулације дигиталних артерија су добро изражени у системској склерози.[33][34] Васкуларна структура и функције крвних судова су код болесника са кожним обликом системске склерозе међузависне. Нема сумње да је проток крви у прстима пацијената код овог поремећаја озбиљно угрожен, чак и на собној температури, и да сваки суперпонирани вазоспазам, (нпр. као резултат излагања хладноћи), повећава ризик иреверзибилног оштећења ткива.
Патогенеза структурних васкуларних поремећаја у системској склерози није у потпуности јасан[35] и обухвата програмирану ћелијску смрт (апоптоза) ћелија ендотела, ирегуларну адхезију молекула, као и интерреакцију великог броја цитокина и фактора раста.[36] Поремећаји у ендотелу се јављају рано[37], али је неразјашњено како се јавља појава црвенила код изражених задебљања интиме крвног суда која је тако тешка да доводи до скоро потпуног зачепљења крвног суда.
Структурне васкуларне аномалије су такође присутне у рукама код вибрационог синдрома (вибрациона болест изазвана локалним вибрацијама). Такеуши Т (Takeuchi T) је након проучавања препарата дигиталне биопсије код овог синдрома, описао хипертрофију глатких мишића артерија и фиброзне промене у периартеријалном подручју.[38] Капилароскопски те исте промене код вибрационог синдрома се виде као спазам капилара (ангиоспазам) или спастично атонична промена, коју карактерише атонија артеријског и венског дела капилара, стаза крви и тромбоза у венском делу капилара.
Нервни поремећаји[уреди | уреди извор]
Централни механизам[уреди | уреди извор]
Едвардс је (1998) извео читав низ експеримената у којима је добио код пацијената са примарним Рејноовим феномен да не навикнути на стресне стимулусе реагују на исти начин као здрава контролна група пацијената. Способност да се особе навикну на стрес се описује као појава вазодилатације у мишићима подлактице вазоконстрикције у кожи, односно њеној циркулацији. На основу ових података, претпоставља се да болесници са Рејноовим феномен више пута прођу кроз појаву вазоконстрикције у кожи на многе стресне стимулусе. Здраве особе су у стању да се на те догађаје навикну, тако да не испољавају било какав одговор.[39]
Поремећај вазодилатације[уреди | уреди извор]
- Неуропептид, калцитонин ген-пептид, (endothelin-1) који изулучују нерви може имати моћан вазодилататорни учинак накретање крви у крвним судововим.[40]
- Смањење броја калцитонин-ген везаних пептида које ослобађају неурони је пронађен у узорцима након биопсија коже болесника са примарним Рејноовим феноменом и системском склерозом.[41]
- Увећан ниво вазоконстрикторног протеина, неуропептида-1, пронађен је у Рејноовом феномену и секундараној системској склерози.
Поремећај вазоконстрикције[уреди | уреди извор]
Хиперактивни α2c -адренорецептори: Истраживања су показала да α2c -адренорецептори омогућавају настанак хладноћом индуковане вазоконстрикције крвних судова.[42]
Две студије које је објавио Фурспан (Furspan PB ) са сарадницима 2004. су показала да је већа контракција крвних судова, као одговор на α2 -адренергичке агонисте и хладноћу у болесника са примарним Рејноовим феномен можда повезана са повећаним нивом и већом активношћу протеина тирозин киназе.[43] Ова сазнања указују на могућност примене инхибитора протеина тирозин киназе у лечењу Рејноовог феномена.
Интраваскуларни поремећаји[уреди | уреди извор]
- У основни појаве Рејноовог феномена код системске склерозе „лежи“ повећана агрегација тромбоцита.[44] Повећана продукција тромбоцитног тромбоксана А2, снажаног вазоконстриктора, откривена је код болесника са Рејноовим феноменом.[45]
- Код болесника са системском склерозом, појава оштећења функција фибролитичког систем је вероватно један од узрока васкуларне опструкције.[46]
- Оксидативни стрес изазван увећаним стварањем реактивних врста кисеоника је такође је један од могућих маханизама у патогенези Рејноовог феномена.[47]
- Тренутно нису у потпуности разјашњени могући утицаји хормона на васкуларни тонус крвних судова. Највероватније да периодицитет промена и специфичност у хормоналном статусу, игра важну улогу у чешћем јављању Рејноовог феномена у жена него код мушкараца. Хормоналне осцилације у крви повезане са менструалним циклусом и у преовулационом периоду, изазивају васкуларне реакције у прстима здравих жена сличне онима код пацијената са Рејноовим феноменом, што на неки начин објашњава већу учесталост овог феномена код жена.[48]
Клиничка слика[уреди | уреди извор]

Клиничка слика којасе примећује код Рејноовог синдрома обично се јавља у три фазе у погођеним регионима:[6]
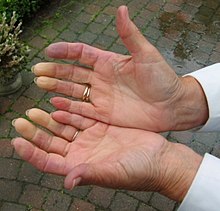
Бледило коже изазвано сужавањем крвних судова због пароксизмалних васкуларних грчева. Резултат је значајно смањење протока крви у акралним подручјима . Ако се ово настави, јавља се утрнулост, осећај хладноће, губитак покретљивости и бол.[12]
Плаво обојена кожа - изазвана хипоксијом која резултује ширњем крвних судовае као одговор на недостатак снабдевања ткива. Ткиво је узело више кисеоника из нагомилане венске крви него обично, што се огледа у плавичастој промени боје коже.
Хиперемија или црвенилом коже јавља се као реакција на појачан проток крви са црвенилом и отоком, пецкањем, пулсирањем, осећајем топлоте и бола.
Карактеристике ове три фазе и њихово трајање могу се разликовати од случаја до случаја. Промена боје која се обично јавља у пределу коже позната је и као феномен тробојнице .
Ако је регион недовољно снабдевен дуже време или болест траје дуго, може доћи до секундарног оштећења васкуларних зидова са накнадном некрозом и гангреном.[6]
Дијагноза[уреди | уреди извор]
- Анамнеза и физички преглед

Дијагноза се најчешће може поставити након правилно сачињене историје болести у којој доминира клиничка слика тзв. „трофазног одговора“ организма након излагања хладноћи;
- Прва фаза - бледило коже због интензивне вазоконстрикције
- Друга фаза - цијаноза због десатурације хемоглобина
- Трећа фаза - еритем због хиперамије и реваскуларизације циркулације крви.
Физичким прегледом се може утврдити; да су промене код пацијената са примарним обликом Рејноове болести билатералне (обостране), симетричне и да се јављају на свим прстима. Симптоми у примарном облику су често блажи за разлику од секундарног облика Рејноовог феномена, код којег су најчешће неуједначени и асиметрични. Периферни пулс је најчешће очуван - нормалан.
- Лабораторијска дијагностика
Врста и број лабораторијских анализа одређује се на основу карактеристика клиничке слике;
- Серолошке анализе обухватају; одређивање - реуматоидног фактора, седиментације, антинуклеарних антитела,
- Електрофореза обухвата анализу; протеина, хладну аглутинацију и одређивања нивоа фибриногена, (што може указати на увећану вискозност-густину крви).
- Ангиографија, ултразвучна и радиолошка дијагностика
Преглед крвних судова ултразвуком или ангиографијом може искључити или доказати постојање артеријске болести.
- Биопсија коже
Узорак (исечак коже) за биопсију се често узима са места промене на ткиву када је узрок примарне болести код секундарног облика Рејноовог феномена непознат, или када постоји сумња на неку другу хистолошку промену. Присуство васкулитис, код секундарног облика Рејноовог феномена, најчешће се дијагностикује биопсијом, што потврђује клиничку слику.
- Тест провокације хладноћом

Капилароскопија нокта[уреди | уреди извор]
На прегибу ноктију, капилари леже паралелно (а не окомито на) површину коже и могу се визуализовати неинвазивно коришћењем технике капилароскопије набора ноктију. Абнормални капилари набора ноктију су рана манифестација РФ и капилароскопија нокта може бити кључно истраживање код пацијената са РФ.[49][50] Карактеристичне абнормалности укључују проширене капиларе, подручја аваскуларности, изобличење нормалне архитектуре ноктију и крварење.[51][52]
Доступне су различите капилароскопске технике. Док је „златни стандард“ видеокапилараскопија са великим увећањем (200–600×), расте интересовање за мање увећање, „ручне“ технике, дерматоскоп, увећања[53] или УСБ микроскоп. Ове технике малог увећања (укључујући оригиналну микроскопију широког поља имају предност у тренутном снимању целог набора ноктију, олакшавајући лако и брзо откривање абнормалности.[54] У капилароскопији се може користити и офталмоскоп који омогућава детекцију проширених капилара,[53] мада је, теже јасно визуализовати капиларе него помоћу дерматоскопа или УСБ микроскопа.
Диференцијална дијагноза[уреди | уреди извор]
Главне диференцијалне дијагнозе и болести повезана са Рејноовим феноменом су:[55]
- Болести везивног ткива:
- - системска склероза
- - мешовита болест везивног ткива, недиференцирана болест везивног ткива и други синдроми преклапања
- Инфламаторна болест мишића
- Системски еритематозни лупус
- Сјогрен-ов синдром
- Васкулитис
- Синдром вибрације шака-рука („вибрација белог прста“).
- Екстринзична васкуларна компресија (нпр. цервикално ребро).
- Болест великих крвних судова (нпр. атеросклероза, тромбоангиитис облитеранс (Биргерова болест)), размотрите ову могућност посебно ако су симптоми асиметрични
- Интраваскуларне болести повезане са повећаним вискозитетом и поремећеном дигиталном микроваскуларном перфузијом (нпр. парапротеинемија, основни малигнитет)
- Одређени лекови, хемикалије или друга професионална изложеност (нпр. β блокатори, ерготамин, клонидин, винил хлорид)
- Интраваскуларне болести повезане са повећаним вискозитетом и поремећеном дигиталном микроваскуларном перфузијом (нпр. парапротеинемија, основни малигнитет)
Терапија[уреди | уреди извор]
Циљ лечења Рејноовог феномена је да смањи учесталост и ублажи интензитет вазоспазама (грчења) крвних судова на један од следећих начина (види табелу);
Облици лечења Рејноовог феномена[5]
| Облик лечења | Процедуре - лекови |
|---|---|
| Опште мере |
|
| Орални вазодилататори |
|
| Антиоксиданти | |
| Трансдермални вазодилататори | |
| Парентерални вазодилататори |
|
| Лекови у истраживању |
|
| Лекови са недоказаном ефикасношћу |
|
| Хируршке мера |
|
| Хипербарична оксигенација |
Опште мере[уреди | уреди извор]
Први поступак у лечењу Рејноовог феномена је спречавање излагања хладноћи, а код болесника код којих је емоционални стрес главни провокативни фактор-оправдана је употреба средстава за смирење (седатива). У опште мере лечења спада и престанак пушења и конзумирање кафе и алкохола.[62][63] У блажим случајевима Рејноовог феномена опште мере могу бити довољне.[5]
Посебан проблем у лечењу Рејноовог феномена представља појава улцерација и гангренозних промена на врховима прстију. Најчешће се ове промене јављају код болесника који се на придржавају општих мера и других савета о спречавању напада вазоспазама, или код неадекватно спроведеног медикаментозног лечења. Зато се свака појава рана мора агресивно лечити како би се спречила појава инфекције и њена прогресија у гангрену.[5]
Фармакотерапија[уреди | уреди извор]
На основу неколико спроведених студија, није утврђено да постоје јасно прописана упутства (протоколи) о фармаколошком начину лечења Рејноовог феномена. Зато ће у овом чланку бити приказана само примена оних лекова који се тренутно користе (ван јасно дефинисаних протокола) у лечењу, чија је примена различита од случаја до случаја. При томе је вођено рачуна да се успостави равнотежа између приказа, доказа о ефикасности појединих лекова у односу на доказе о токсичности. Такође је дат и приказа лекова који погоршавају симптоме болести[64][65][66]
Орални вазодилататори[уреди | уреди извор]
У групу ових лекова који се најчешће примењују код честих и дуготрајних вазоспазама, кад претходне мере нису утицале на њихову појаву, спадају;
Блокатори Ca++ канала
У лечењу Рејноов феномен најчешће се користе кардиоселективни дихидропиридински блокатори калцијумских канала (nifedipin, nikardipin, nizoidipin, amlodipin, diltiazem)[67] . Нифедипин изазива релаксацију глатких мишићних ћелија крвних судова и доводи до вазодилатације. У контролисаним испитивања утврђено је да нифедипин (у дози од 10 до 20 мг три пута дневно) смањује број напада за 2,8 до 5,0 недељно и њихову тежину за 33%. У случајевима када су вазоспазми чести и дуиготрајни може се применити максимална доза од 180 мг дневно
Међутим, ефекти ових лекова могу бити кратког даха, нарочито код примене мањих доза. Такође и дужа примена блокатора калцијумских канала или амлодипина временом може да буде неефикасна[68]. Нажалост, у току примене ових лекова болесници често пријављују и њихова нежељена дејства као што су хипотензија, главобоља, и тахикардија, што намеће примену допунских истраживања.
Блокатори симпатичког нервног система
Тачан механизам деловања лекови из ове групе (празосин (Minipress), гуанетидин), код Рејноовог феномена је непознат. Тако нпр празосин изазива смањење укупног периферног отпора, мада се првобитно мислио да има директно дејство на опуштање глатких мишића крвних судова. Недавне студије спроведене међу животињама, међутим, говоре да се вазодилаторни ефекат празосин такође односи на блокаду постсинаптичких алфа-адренорецептора. Резултати тих експерименти показују да периферни васодилаторни ефекат празосин је углавном ограничава на ниво отпора у малим крвним судовима (артериолама). За разлику од стандардних алфа-блокатора, антихипертензивну активност празосин обично не прати рефлексна тахикардија. Празосин треба постеепено уводити у терапију. Почетна доза је обично 1,5 мг, а максимална и до 20 мг у току дана. Током дуготрајне терапије није утврђена толеранција на овај лек[69][70] .
Лекови са недоказаном ефикасношћу[уреди | уреди извор]
ACE-инхибитори
У ову групу лекова спадају - инхибитори ангиотензин конвертујућих ензима (каптоприл, еналаприл, лизиноприл, квинаприл). Деловање каптоприла и других лекова из ове групе заснива се на блокирању ангиотензин конвертујућег ензима.[71][72] Током терапије инхибиторима ангиотензин-конвертујућег ензима може настати одложени ангиоедем, посебно код особа са инфламацијом дисајних путева услед инфекције или хроничне иритације. Ангиоедем после примене ACE инхибитора јавља се релативно ретко: највећи број студија процењује учесталост код 0,1 до 0,2% болесника[73][74].
Блокатори ангиотензин рецептора
У ову групу лекова спадају - (ARBs), (лозартан (Cozaar®))
Нитрати
У ову групу лекова спадају (исосорбид динитрат (Dilatrate-SR, Isordil, Sorbitrate))
Биљни лекови
У ову групу лекова спада (Јохимбин)
Хируршко лечење[уреди | уреди извор]
Веома мали број болесника са тешким и упорним обликом Рејноовог феномен могу се лечити торакоскопском симпатектомијом - пресецањем живаца који изазивају вазоконстрикцију периферних крвних судове. Операција се изводи у општој анестезији. Оперишу се обе стране грудног коша кроз два реза на кожи величине по пет милиметара. Резови на кожи се лепе специјалним лепком, и ожиљака после операције готово и да нема. Ефекат операције се јавља одмах након буђења из анестезије - пацијент се буди са сувим и топлим длановима и сувим пазушним јамама.
Међутим, процедура није без могућих компликација, и има прилично низак проценат успешности (јер болеснику може да понуди само привремено олакшање). Зато симпатектомију треба применити само ако су сви други облици лечења били неуспешни.[75]
Док се вратна симпатектомија још увек сматра, контроверзном методом, због привремених резултата, дигитална симпатектомија се са већом успешношћу може применити код тежих оштећења ткива у малигнијем облику Рејноовог феномена. Симпатектомија се може применити код болесника са примарним или секундарним обликом Рејноовог феномена, али је њена примена потребнија у секундарним облицима.[76]
Хипербарична оксигенотерапија[уреди | уреди извор]


Васкуларне промене у Рејноовом феномену имају за последицу вазоспазам у захваћеним крвним судовима горњих и доњих удова и висцералним органима, што изазива појаву хипоксије у ткивима, која може резултовати трофичким поремећајем у кожи све до настанка гангрене и оштећења функције удова.[77]
У условима хипоксије и исхемије због смањене продукције АТП-а, јављају се многе структурне и функционалне промене нарочито у високо диференцираним ћелијама. Губитак функције ћелијске мембране представља примарни догађај у генези ћелијских оштећења у хипоксичним условима као што је то случај код Рејноовог феномена. Нажалост механизми због којих настаје мембранска дисфункција ћелија у овој болести још увек су нејасни. Постојање следећих потенцијалних механизама: поремећај јонске хомеостазе, пероксидација мембранских липида, унакрсно повезивање мембранских протеина, повећана разградња фосфолипида уз израженију продукције реактивних врста кисеоника само су неки од могућих узрока који настају у условима хипоксије.[78][79][80]
Зато у организму болесника са Рејноовим феноменом хипоксија може имати за последицу појаву улцерозних и гангренозних промена у удовима, ако су промене повезане са реверзибилним хипоксичним и исхемичним ћелијским оштећењима и ако су оне квалитативно или квантитативно „адекватне“ да могу изазвати њихова иреверзибилна оштећења.
Да би се у случајевима изражене хипоксије и исхемије удова, у болесника са Рејноовим феноменом, зауставиле ове промене неопходна је примена лекова, које обавезно треба надопунити и удисањем 100% медицинског кисеоника на увећаном притиску (ХБОТ), што ће значајно допринети очувању мембранске стабилности и заустављу даљег изумирање ћелија.[81]
Зато је поред примене стандардних лекова, у Рејноовом феномену у потпуности оправдано и лечење применом хипербаричне оксигенотерапије (што се може видети на основу резултата лечења приказаног сликама десно, применом ХБОТ).[82]
Прогноза[уреди | уреди извор]
- Ток болестикод примарног Рејноовог феномена је углавном повољан, без морталитета и са малим морбидитетом.
- Ток болести код секундарног Рејноовог феномена зависи од основне болести, тежине исхемије и ефикасности лечења и других мера у обнови проток крви у крвним судовима.
Превенција[уреди | уреди извор]
Принципи превенције Рејноове болести заснивају се на спречавању вазоконстрикције (сужавања) лумена крвних судова што се постиже:[83]
- Избегавањем боравка на хладноћи, јер највероватније је да ће ниске температуре изазвати напад. Излагање хладноћи, као што је стављање руку у хладну воду, узимање нечега из замрзивача или боравак на хладном ваздуху, је највероватније окидач.
- Употребом одговарајуће обуће и одеће са што већим фактором заштите од дејства хладноће.
- Престанак пушења
- Како јкод неких пацијента, емоционални стрес може изазвати епизоду, требало би ибегавати стресне догађаје, уз претходни покушај лекара и болесника да заједнички идентификују стресогене утицаје из свакодневног живота који погоршавају симптоме.
- Одржавати дом топлим - предузимите мере предострожности у затвореном простору.
- Носити све време чарапе у стану а током зими и у кревету.
- Током вађења хране из фрижидера или замрзивача, носите вунене рукавице или рукавице за рерну.
- Носити штитнике за уши и маску за лице ако су нос и ушне ресице осетљиви на хладноћу.
- Редовно вежбати ово помаже у побољшању циркулације .Пробати вежбе дисања или јогу које могу помоћи у опуштању.
- Јести здраву, уравнотежену исхрану.
- Загрејти ауто неколико минута пре вожње по хладном времену.
- Како клима уређај може изазвати нападе, подесите клима уређај на топлију температуру.
- Користите изоловане чаше за пиће.
- Ублажавање или уклањање вибрација на радном месту применом следећих мера;[84]
- - замена алата
- - примена амортизера и пригушивача вибрација
- - скраћивање радног времена за 30% до 50%
- - грејање радне средине (22 °C)
- - примена личних заштитних средстава на раду (рукавице, ципеле)
Види још[уреди | уреди извор]
- Системска склероза
- Аутоимуне болести
- Хипербарична медицина
- МКБ-10 (Реуматичне болести)
- Морис Рејно
- Гангрена
- Биргерова болест
- Симпатектомија
- Сјогренов синдром
Извори[уреди | уреди извор]
- ^ „Raynaud's phenomenon- Definition”. Архивирано из оригинала 03. 04. 2009. г. Приступљено 24. 4. 2013.
- ^ Siegel ME, Stewart CA. Peripheral vascular diseases. In: Harbert J, Da Rocha F, editors. Textbook of nuclear medicine. Philadelphia: Lea and Febiger; 1984:, pp. 467-8.
- ^ „eponym (medical-dictionary)”. Архивирано из оригинала 21. 09. 2011. г. Приступљено 24. 4. 2013.
- ^ Richard Cassirer Die vasomotorish-trophischen Neurosen. Berlin, Karger, 1901.
- ^ а б в г д ђ Popović M. i sar. Reumatične i srodne bolesti, dijagnoza i terapija, Vojnoizdavački zavod Beograd, 2000
- ^ а б в A. G. M. Raynaud: De l’asphyxie locale et de la gangrène symétrique des extrémités. Doctoral thesis, published February 25, 1862. Paris, Rignoux, 1862. L. Leclerc, Libraire-Éditeur.
- ^ Goundry, B.; Bell, L.; Langtree, M.; Moorthy, A. (2012). „Diagnosis and management of Raynaud's phenomenon”. BMJ. 344: e289. PMID 22315243. S2CID 29237865. doi:10.1136/bmj.e289.
- ^ (језик: енглески) Reynaud’s and Scleroderma Association. Coping with Raynaud’s. [1] Архивирано на сајту Wayback Machine (20. март 2012), Приступљено 24. 4. 2013.
- ^ „Who named it? - A. G. Maurice Raynaud”. Приступљено 24. 4. 2013.
- ^ Raynaud M. Local asphyxia and symmetrical gangrene of the extremities 1862. New researches on the nature and treatment of local asphyxia of the extremities 1874. Translated by Barlow. London: New Sydenham Society, 1888
- ^ Maurice Raynaud De l’asphyxie locale et de la gangrène symétrique des extrémités. Doctoral thesis, published February 25, 1862. Paris, Rignoux. L. Leclerc, Libraire-Éditeur. Also, Paris, Rignoux: 15—20. 1867. Недостаје или је празан параметар
|title=(помоћ). - ^ а б Lewis T. (1929). „Experiments relating to the peripheral mechanism involved in spasmodic arrest of the circulation in the fingers, a variety of Raynaud's disease”. Heart. 15: 7—101.
- ^ Block, J. A.; Sequeira, W. (2001). „Raynaud's phenomenon”. Lancet. 357 (9273): 2042—8. PMID 11438158. S2CID 27272970. doi:10.1016/S0140-6736(00)05118-7.
- ^ Al-Allaf A-W, Belch JJF. Raynaud's phenomenon. In: Hochberg MC, Silman AJ, Smolen JS et al., eds. Rheumatology, 3rd edn. Elsevier, Edinburgh, 2003;1507–1512.
- ^ а б в Anita Narayanan, Jeffrey R Lisse, Mayra Oberto-Medina, Raynaud Phenomenon-Frequency Jun 3, 2009 http://emedicine.medscape.com/article/331197-overview. Приступљено 24. 4. 2013. Недостаје или је празан параметар
|title=(помоћ) - ^ Suter, L. G.; Murabito, J. M.; Felson, D. T.; Fraenkel, L. (април 2005). „The incidence and natural history of Raynaud's phenomenon in the community”. Arthritis Rheum. 52 (4): 1259—63. PMID 15818710. doi:10.1002/art.20988..
- ^ Bukhari M, Herrick AL, Moore T, Manning J, Jayson MIV. Increased nailfold capillary dimensions in primary Raynaud's phenomenon and systemic sclerosis. Br J Rheumatol
- ^ Jay, O.; Havenith, G. (2004). „Finger skin cooling on contact with cold materials: A comparison between male and female responses during short-term exposures”. European Journal of Applied Physiology. 91 (4): 373—381. PMID 14605896. S2CID 35852625. doi:10.1007/s00421-003-0986-0..
- ^ Pistorius, M. A.; Planchon, B.; Schott, J. J.; Lemarec, H. (2006). „Heredity and genetic aspects of Raynaud's disease”. Journal des Maladies Vasculaires. 31 (1): 10—15. PMID 16609626. doi:10.1016/s0398-0499(06)76512-x.
- ^ Freedman, R. R.; Baer, R. P.; Mayes, M. D. (1995). „Blockade of vasospastic attacks by alpha 2-adrenergic but not alpha 1-adrenergic antagonists in idiopathic Raynaud's disease”. Circulation. 92 (6): 1448—1451. PMID 7664425. doi:10.1161/01.CIR.92.6.1448.
- ^ Littleford, R. C.; Khan, F.; Hindley, M. O.; Ho, M.; Belch, J. J. (1997). „Microvascular abnormalities in patients with vibration white finger”. Q J Med. 90 (8): 525—9. PMID 9327031. doi:10.1093/qjmed/90.8.525.
- ^ Gayraud, Martine (2007). „Raynaud's phenomenon”. Joint Bone Spine. 74 (1): e1—e8. PMID 17218139. doi:10.1016/j.jbspin.2006.07.002.
- ^ Berlin, Alexander L.; Pehr, Kevin (2004). „Coexistence of erythromelalgia and Raynaud's phenomenon”. Journal of the American Academy of Dermatology. 50 (3): 456—460. PMID 14988692. doi:10.1016/S0190-9622(03)02121-2.
- ^ Herrick, A. L.; Illingworth, K.; Blann, A.; Hay, C. R.; Hollis, S.; Jayson, M. I. (1996). „Von Willebrand factor, thrombomodulin, thromboxane, beta-thromboglobulin and markers of fibrinolysis in primary Raynaud's phenomenon and systemic sclerosis”. Annals of the Rheumatic Diseases. 55 (2): 122—7. PMC 1010106
 . PMID 8712862. doi:10.1136/ard.55.2.122.
. PMID 8712862. doi:10.1136/ard.55.2.122.
- ^ а б Rajagopalan, Sanjay; Pfenninger, Dana; Kehrer, Christine; Chakrabarti, Anjan; Somers, Emily; Pavlic, Robert; Mukherjee, Debabrata; Brook, Robert; d'Alecy, Louis G.; Kaplan, Mariana J. (2003). „Increased asymmetric dimethylarginine and endothelin 1 levels in secondary Raynaud's phenomenon: Implications for vascular dysfunction and progression of disease”. Arthritis & Rheumatism. 48 (7): 1992—2000. PMID 12847693. doi:10.1002/art.11060. hdl:2027.42/34308.
- ^ Kirchengast, M.; Münter, K. (септембар 1999). „Endothelin-1 and endothelin receptor antagonists in cardiovascular remodeling”. Proc Soc Exp Biol Med. 221 (4): 312—25. PMID 10460693. doi:10.1046/j.1525-1373.1999.d01-88.x.
- ^ Sakurai, T.; Goto, K. (1993). „Endothelins. Vascular actions and clinical implications”. Drugs Nov. 46 (5): 795—804. PMID 7507031. doi:10.2165/00003495-199346050-00001.
- ^ Duprez, D. A. (јун 2006). „Role of the renin-angiotensin-aldosterone system in vascular remodeling and inflammation: A clinical review”. J Hypertens. 24 (6): 983—91. PMID 16685192. S2CID 3085972. doi:10.1097/01.hjh.0000226182.60321.69.
- ^ Kawaguchi, Y.; Takagi, K.; Hara, M.; Fukasawa, C.; Sugiura, T.; Nishimagi, E.; Harigai, M.; Kamatani, N. (јануар 2004). „Angiotensin II in the lesional skin of systemic sclerosis patients contributes to tissue fibrosis via angiotensin II type 1 receptors”. Arthritis Rheum. 50 (1): 216—26. PMID 14730619. doi:10.1002/art.11364.
- ^ Dziadzio, M.; Denton, C. P.; Smith, R.; Howell, K.; Blann, A.; Bowers, E.; Black, C. M. (1999). „Losartan therapy for Raynaud's phenomenon and scleroderma: Clinical and biochemical findings in a fifteen-week, randomized, parallel-group, controlled trial”. Arthritis Rheum. 42 (12): 2646—55. PMID 10616013. doi:10.1002/1529-0131(199912)42:12<2646::AID-ANR21>3.0.CO;2-T.
- ^ Wigley, F. M.; Flavahan, N. A. (новембар 1996). „Raynaud's phenomenon”. Rheum Dis Clin North Am. 22 (4): 765—81. PMID 8923595. doi:10.1016/S0889-857X(05)70300-8.
- ^ Bukhari, M.; Herrick, A. L.; Moore, T.; Manning, J.; Jayson, M. I. (1996). „Increased nailfold capillary dimensions in primary Raynaud's phenomenon and systemic sclerosis”. Br J Rheumatol. 35 (11): 1127—31. PMID 8948300. doi:10.1093/rheumatology/35.11.1127.
- ^ Campbell, P. M.; Leroy, E. C. (1975). „Pathogenesis of systemic sclerosis: A vascular hypothesis”. Semin Arthritis Rheum. 4 (4): 351—68. PMID 1135634. doi:10.1016/0049-0172(75)90017-7.
- ^ Rodnan, G. P.; Myerowitz, R. L.; Justh, G. O. (1980). „Morphologic changes in the digital arteries of patients with progressive systemic sclerosis (Scleroderma) and Raynaud phenomenon”. Medicine. 59 (6): 393—408. PMID 7442530. doi:10.1097/00005792-198011000-00001.
- ^ Flavahan, N. A.; Flavahan, S.; Mitra, S.; Chotani, M. A. (2003). „The vasculopathy of Raynaud's phenomenon and scleroderma”. Rheum Dis Clin North Am. 29 (2): 275—91. PMID 12841295. doi:10.1016/S0889-857X(03)00021-8.
- ^ Rajkumar, V. S.; Sundberg, C.; Abraham, D. J.; Rubin, K.; Black, C. M. (1999). „Activation of microvascular pericytes in autoimmune Raynaud's phenomenon and systemic sclerosis”. Arthritis Rheum. 42 (5): 930—41. PMID 10323448. doi:10.1002/1529-0131(199905)42:5<930::AID-ANR11>3.0.CO;2-1.
- ^ Prescott, R. J.; Freemont, A. J.; Jones, C. J.; Hoyland, J.; Fielding, P. (1992). „Sequential dermal microvascular and perivascular changes in the development of scleroderma”. J Pathol. 166 (3): 255—63. PMID 1517881. S2CID 38077812. doi:10.1002/path.1711660307.
- ^ Takeuchi T, Futatsuka M, Imanishi H, Yamada S. Pathological changes observed in the finger biopsy of patients with vibration-induced white finger. Scand J Work Environ Health
- ^ Edwards CM, Marshall JM, Pugh M. Lack of habituation of the pattern of cardiovascular response evoked by sound in subjects with primary Raynaud's disease. Clin Sci (Lond). . 95 (3). септембар 1998: 249—60. Недостаје или је празан параметар
|title=(помоћ). - ^ Bunker, C. B.; Goldsmith, P. C.; Leslie, T. A.; Hayes, N.; Foreman, J. C.; Dowd, P. M. (март 1996). „Calcitonin gene-related peptide, endothelin-1, the cutaneous microvasculature and Raynaud's phenomenon”. Br J Dermatol. 134 (3): 399—406. PMID 8731660. doi:10.1111/j.1365-2133.1996.tb16221.x.
- ^ Bunker CB, Terenghi G, Springall DR, Polak JM, Dowd PM. Deficiency of calcitonin gene-related peptide in Raynaud's phenomenon. Lancet. Dec 22-29. . 336 (8730). 1990: 1530—3. Недостаје или је празан параметар
|title=(помоћ). - ^ Chotani MA, Flavahan S, Mitra S, Daunt D, Flavahan NA. (2000). „Silent alpha(2C)-adrenergic receptors enable cold-induced vasoconstriction in cutaneous arteries.”. Am J Physiol Heart Circ Physiol. Apr. 278 (4).:H1075-83
- ^ Furspan, P. B.; Chatterjee, S.; Freedman, R. R. (мај 2004). „Increased tyrosine phosphorylation mediates the cooling-induced contraction and increased vascular reactivity of Raynaud's disease”. Arthritis Rheum. 50 (5): 1578—85. PMID 15146428. doi:10.1002/art.20214.
- ^ Lau, C. S.; McLaren, M.; Saniabadi, A.; Belch, J. J. F. (1993). „Increased Whole Blood Platelet Aggregation in Patients with Raynaud's Phenomenon with or without Systemic Sclerosis”. Scandinavian Journal of Rheumatology. 22 (3): 97—101. PMID 8316776. doi:10.3109/03009749309099251.
- ^ Kahaleh MB, Osborn I, LeRoy EC. Elevated levels of circulating platelet aggregates and beta-thromboglobulin in scleroderma. Kahaleh, M. Bashar (1982). „Elevated Levels of Circulating Platelet Aggregates and Beta-Thromboglobulin in Scleroderma”. Ann Intern Med. 96 (5): 610—3. PMID 6176160. doi:10.7326/0003-4819-96-5-610.
- ^ Herrick AL (мај 2005). „Pathogenesis of Raynaud's phenomenon”. Rheumatology (Oxford). 44 (5): 587—96. PMID 15741200. doi:10.1093/rheumatology/keh552.
- ^ Herrick, A. L.; Rieley, F.; Schofield, D.; Hollis, S.; Braganza, J. M.; Jayson, M. I. (1994). „Micronutrient antioxidant status in patients with primary Raynaud's phenomenon and systemic sclerosis”. J Rheumatol. 21 (8): 1477—83. PMID 7983650.
- ^ Lafferty, K.; De Trafford, J. C.; Potter, C.; Roberts, V. C.; Cotton, L. T. (1985). „Reflex vascular responses in the finger to contralateral thermal stimuli during the normal menstrual cycle: A hormonal basis to Raynaud's phenomenon?”. Clin Sci. 68 (6): 639—45. PMID 2485265. doi:10.1042/cs0680639.
- ^ Matucci-Cerinic, M; Allanore, Y; Czirják, L; Tyndall, A; Müller-Ladner, U; Denton, C; Valentini, G; Distler, O; Fligelstone, K (2009-08-12). „The challenge of early systemic sclerosis for the EULAR Scleroderma Trial and Research group (EUSTAR) community. It is time to cut the Gordian knot and develop a prevention or rescue strategy”. Annals of the Rheumatic Diseases. 68 (9): 1377—1380. ISSN 0003-4967. doi:10.1136/ard.2008.106302.
- ^ Avouac, J; Fransen, J; Walker, UA; Riccieri, V; Smith, V; Muller, C; Miniati, I; Tarner, IH; Randone, S Bellando (2010-11-15). „Preliminary criteria for the very early diagnosis of systemic sclerosis: results of a Delphi Consensus Study from EULAR Scleroderma Trials and Research Group”. Annals of the Rheumatic Diseases. 70 (3): 476—481. ISSN 0003-4967. doi:10.1136/ard.2010.136929.
- ^ Maricq, Hildegard Rand; Carwile LeRoy, E. (1973). „Patterns of finger capillary abnormalities in connective tissue disease by “wide‐field” microscopy”. Arthritis & Rheumatism. 16 (5): 619—628. ISSN 0004-3591. doi:10.1002/art.1780160506.
- ^ Cutolo, Maurizio; Sulli, Alberto; Smith, Vanessa (2013). „How to perform and interpret capillaroscopy”. Best Practice & Research Clinical Rheumatology. 27 (2): 237—248. ISSN 1521-6942. doi:10.1016/j.berh.2013.03.001.
- ^ а б Baron, Murray; Bell, Mary; Bookman, Arthur; Buchignani, Maura; Dunne, James; Hudson, Marie; Jerome, Dana; Johnson, Sindhu R.; Jones, Niall (2006-12-09). „Office capillaroscopy in systemic sclerosis”. Clinical Rheumatology. 26 (8): 1268—1274. ISSN 0770-3198. doi:10.1007/s10067-006-0489-6.
- ^ Maricq, Hildegard Rand; Carwile LeRoy, E. (1973). „Patterns of finger capillary abnormalities in connective tissue disease by “wide‐field” microscopy”. Arthritis & Rheumatism. 16 (5): 619—628. ISSN 0004-3591. doi:10.1002/art.1780160506.
- ^ Maverakis, Emanual; Patel, Forum; Kronenberg, Daniel G.; Chung, Lorinda; Fiorentino, David; Allanore, Yannick; Guiducci, Serena; Hesselstrand, Roger; Hummers, Laura K. (2014). „International consensus criteria for the diagnosis of Raynaud's phenomenon”. Journal of Autoimmunity. 48-49: 60—65. ISSN 0896-8411. doi:10.1016/j.jaut.2014.01.020.
- ^ Gross S,Tilly P, Hentsch D, Vonesch JL, Fabre JE. Journal of Experimental Medicine, 2007, 204:311
- ^ Coleiro, B.; Marshall, S. E.; Denton, C. P.; Howell, K.; Blann, A.; Welsh, K. I.; Black, C. M. (2001). „Treatment of Raynaud's phenomenon with the selective serotonin reuptake inhibitor fluoxetine”. Rheumatology. 40 (9): 1038—43. PMID 11561116. doi:10.1093/rheumatology/40.9.1038.
- ^ Van Der Starre, P. J.; Solinas, C. (1996). „Ketanserin in the treatment of protamine-induced pulmonary hypertension”. Tex Heart Inst J. 23 (4): 301—304. PMC 325377
 . PMID 8969033.
. PMID 8969033.
- ^ Maddison, P. (2002). „Prevention of vascular damage in scleroderma with angiotensin-converting enzyme (ACE) inhibition”. Rheumatology. 41 (9): 965—71. PMID 12209028. doi:10.1093/rheumatology/41.9.965.
- ^ Indeks leków Medycyny Praktycznej 2007. Kraków: Wydawnictwo Medycyna Praktyczna. . 2007. стр. 209—210. ISBN 978-83-7430-110-7. Недостаје или је празан параметар
|title=(помоћ) - ^ Sympathectomy - medical-dictionary
- ^ Harrison, B. J.; Silman, A. J.; Hider, S. L.; Herrick, A. L. (2002). „Cigarette smoking as a significant risk factor for digital vascular disease in patients with systemic sclerosis”. Arthritis Rheum. 46 (12): 3312—6. PMID 12483737. doi:10.1002/art.10685.
- ^ Cherniack, M.; Clive, J.; Seidner, A. (2000). „Vibration exposure, smoking, and vascular dysfunction”. Occup Environ Med. 57 (5): 341—7. PMC 1739951
 . PMID 10769300. doi:10.1136/oem.57.5.341.
. PMID 10769300. doi:10.1136/oem.57.5.341.
- ^ Levien TL. (2010). „Advances in the treatment of Raynaud’s phenomenon”. Vasc Health Risk Manage. 6: 167—77.
- ^ Baumhäkel M, Böhm M. „Recent achievements in the management of Raynaud’s phenomenon”. Vasc Health Risk Manage. 6: 207—14. 2010.
- ^ Bakst, R.; Merola, J. F.; Franks Jr, A. G.; Sanchez, M. (2008). „Raynaud's phenomenon: Pathogenesis and management”. J Am Acad Dermatol. 59 (4): 633—53. PMID 18656283. doi:10.1016/j.jaad.2008.06.004.
- ^ van Zwieten PA. Amlodipine: an overview of its pharmacodynamic and pharmacokinetic properties. Clin Cardiol 1994;17(suppl III):III-3-III-6. „Terapijski profil amlodipin maleata (Tenox®, Krka)” (PDF). Архивирано из оригинала (PDF) 21. 04. 2016. г. Приступљено 24. 4. 2013.
- ^ Thompson, A. E.; Pope, J. E. (2005). „Calcium channel blockers for primary Raynaud's phenomenon: A meta-analysis”. Rheumatology. 44 (2): 145—50. PMID 15546967. doi:10.1093/rheumatology/keh390.
- ^ Lubbe, WF, and Hodge, JV: New Zealand Med J, 94 (691) 169–172, 1981. „Minipress Capsules (prazosin hydrochloride) For Oral Use” (PDF). Архивирано из оригинала (PDF) 19. 10. 2011. г. Приступљено 24. 4. 2013.
- ^ Davey, DA, and Dommisse, J: S.A. Med J, Oct. 4, 1980 (551–556).„Minipress Capsules (prazosin hydrochloride) For Oral Use” (PDF). Архивирано из оригинала (PDF) 19. 10. 2011. г. Приступљено 24. 4. 2013.
- ^ David L. Nelson; Michael M. Cox (2005). Principles of Biochemistry (IV изд.). New York: W. H. Freeman. ISBN 0-7167-4339-6.
- ^ Thomas L. Lemke; David A. Williams, ур. (2002). Foye's Principles of Medicinal Chemistry (5. изд.). Baltimore: Lippincott Willams & Wilkins. стр. 541—4. ISBN 0781744431.
- ^ Agah, R.; Bandi, V.; Guntupalli, K. K. (1997). „Angioedema: The role of ACE inhibitors and factors associated with poor clinical outcome”. Intensive Care Med. 23 (7): 793—6. PMID 9290997. S2CID 9530224. doi:10.1007/s001340050413.
- ^ Vleeming, W.; Van Amsterdam, J. G.; Stricker, B. H.; De Wildt, D. J. (1998). „ACE inhibitor-induced angioedema. Incidence, prevention and management”. Drug Saf. 18 (3): 171—88. PMID 9530537. S2CID 21040028. doi:10.2165/00002018-199818030-00003.
- ^ Bakst, R.; Merola, J. F.; Franks Jr, A. G.; Sanchez, M. (2008). „Raynaud's phenomenon: pathogenesis and management”. J Am Acad Dermatol. 59 (4): 633—53. PMID 18656283. doi:10.1016/j.jaad.2008.06.004.
- ^ Raynaud Phenomenon: Treatment & Medication, Treatment, Surgical Care, на . 4. 8. 2022 http://emedicine.medscape.com/article/331197-treatment. Приступљено 24. 4. 2013. Недостаје или је празан параметар
|title=(помоћ) - ^ Sheikh, A. Y.; Gibson, J. J.; Rollins, M. D.; Hopf, H. W.; Hussain, Z.; Hunt, T. K. (новембар 2000). „Effect of hyperoxia on vascular endothelial growth factor levels in a wound model”. Arch Surg. 135 (11): 1293—7. PMID 11074883. doi:10.1001/archsurg.135.11.1293.
- ^ Ardelt, B.K., BorovitzJ.L. and/sow, G.E. (1989). Brain lipid peroxidation and antioxidation protectant mechanisms following acute cyanide intoxication. Toxicology, 5, 147-154
- ^ Hunt, T. K.; Pai, M. P. (октобар 1972). „The effect of varying ambient oxygen tensions on wound metabolism and collagen synthesis”. Surg Gynecol Obstet. 135 (4): 561—7. PMID 5077722.
- ^ Guidot, D. M.; Repine, J. E.; Kitlowski, A. D.; Flores, S. C.; Nelson, S. K.; Wright, R. M.; McCord, J. M. (1995). „Mitochondrial respiration scavenges extramitochondrial superoxide anion via a nonenzymatic mechanism”. Invest. 96 (2): 1131—1136. PMC 185303
 . PMID 7635949. doi:10.1172/JCI118100.
. PMID 7635949. doi:10.1172/JCI118100.
- ^ Knighton, D. R.; Silver, I. A.; Hunt, T. K. (1981). „Regulation of wound-healing angiogenesis-effect of oxygen gradients and inspired oxygen concentration”. Surgery Aug. 90 (2): 262—70. PMID 6166996..
- ^ (језик: енглески) „Хипербарична оксигено терапија”. 17. 10. 2021. Приступљено 30. 5. 2009.
- ^ „8 Ways to Prevent Raynaud's Syndrome » IPRS Health”. www.iprshealth.com. Приступљено 2024-05-06.
- ^ Doc Doc. dr Aleksandar Milovanović BUKA I VIBRACIJE, nastavni sadrzaj iz medicine rada, Medicinski fakultet u Beogradu [2], Приступљено 6. 5. 2024.
Литература[уреди | уреди извор]
- Bakst R, Merola JF, Franks AG, Sanchez M (2008). „Raynaud's phenomenon: pathogenesis and management”. Journal of the American Academy of Dermatology. 59 (4): 633—53. PMID 18656283. doi:10.1016/j.jaad.2008.06.004.
Спољашње везе[уреди | уреди извор]
| Класификација | |
|---|---|
| Спољашњи ресурси |
- „Overview - National Institutes of Health”. Архивирано из оригинала 03. 09. 2007. г.
- „Raynaud's Disease на healthatoz.com - Medical College of Wisconsin”. Архивирано из оригинала 01. 02. 2009. г.
- YouTube Raynaud's Phenomenon in real time
- YouTube Raynaud's phenomenon
- What Is Raynaud's Disease - National Heart, Lung, and Blood Institute
- Raynaud's Disease - Mayo Clinic
- Raynaud's & Scleroderma Association, a national charity and self help organisation, committed to supporting patients and carers who have these conditions Архивирано на сајту Wayback Machine (12. октобар 2010)
 | Молимо Вас, обратите пажњу на важно упозорење у вези са темама из области медицине (здравља). |




